Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
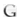 Similares en Google
Similares en Google
Compartir
Biomédica
versión impresa ISSN 0120-4157versión On-line ISSN 2590-7379
Biomédica v.28 n.2 Bogotá abr./jun. 2008
Sección de Neurología Clínica, Hospital Universitario San Vicente de Paúl, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia
Recibido10/07/07; aceptado:18/12/07
El síndrome biopercular es una parálisis pseudobulbar cortical causada por lesiones bilaterales que comprometen el opérculo cerebral anterior. Se caracteriza por preservación de la función refleja y de la actividad automática, sin deterioro mental. Se presentan dos casos clínicos y se hace una revisión de la literatura.
Caso 1. Se trata de una mujer de 73 años de edad con antecedentes de enfermedad cerebrovascular hace siete años sin secuelas. Presentó pérdida súbita del conocimiento y en el examen neurológico se le encontró paresia facial central derecha y anartria, con actos reflejos como sonreír, parpadear y bostezar –los cuales no se producían al mandato–, hemiparesia derecha e imposibilidad para la marcha.
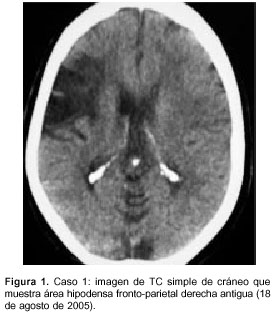
En la tomografía cerebral se encontraron signos de lesión isquémica antigua en el territorio de la arteria cerebral media derecha. Por el compromiso motor derecho, que no se correlacionaba con los hallazgos de la imagen inicial, se solicitó nueva tomografía, en la que se evidenció infarto agudo en territorio de la arteria cerebral media izquierda.
Caso 2. Se trata de una niña de ocho años con retardo mental y trastorno en el desarrollo del lenguaje verbal por paquigiria biopercular.
Las pacientes presentan diplejía facio-faringo-gloso-masticatoria y parálisis volitiva selectiva de músculos oro-faciales. La evaluación neuropsicológica evidenció compromiso cognitivo, emocional y de la interacción social como parte de un síndrome de la convexidad frontal en el primer caso y, de retardo mental, en el segundo caso. La fonoaudiología demostró que las dos pacientes tenían dificultades en el proceso de masticación y deglución, y dificultades graves en el lenguaje verbal. El pronóstico de recuperación del lenguaje verbal es pobre, pero muchos pacientes pueden recuperar la deglución.
Palabras clave: infarto cerebral, parálisis seudobulbar, retraso mental, trastornos de la deglución, trastornos del lenguaje.
Biopercular syndrome: report of two cases and literature review
The anterior opercular or biopercular syndrome is a cortical pseudobulbar palsy due to bilateral lesions of the anterior brain operculum. It is characterized by preservation of reflex function and automatic activity, without mental impairment. Two cases are reported herein and the relevant literature reviewed.
The first case was a 73-year-old female with a history of a stroke occurring seven years previously, without sequelae in the interim. She presented with sudden loss of consciousness. The neurological examination showed a right facial central palsy and anarthria, with reflex acts such as smiling, blinking and yawning, not elicited by commands; she also had a right hemiparesis and walking impairment. A brain CT scan showed an old ischemic infarction in the region of the right medial cerebral artery. Because the right motor involvement did not correlate with the findings of the initial CT scan, another CT scan two days later showed an acute brain infarction in the vicinity of the left medial cerebral artery.
The second case was an 8-year-old girl with mental retardation and impairment of verbal development, caused by of biopercular pachygyria. Facio-pharyngo-glosso-masticatory diplegia and volitional selective palsy of the oro-facial muscles was seen in both patients. The neuropsychological assessment showed cognitive, emotional and social interaction impairment in both cases -as part of the frontal convexity syndrome in the first case and of mental retardation in the second. The two patients had difficulty in mastication and swallowing. The prognosis for recovery of verbal capacity is poor, although generally most patients recover the ability to swallow.
Key words: cerebral infarction, pseudobulbar palsy, mental retardation, deglutition disorders, language disorders.
El síndrome opercular anterior o biopercular es conocido como el síndrome de Foix-Chavany-Marie, descrito por autores franceses en 1926. Es una parálisis pseudobulbar cortical caracteri-zada por preservación de la función refleja y la actividad automática, sin alteración mental, labilidad emocional o incontinencia de esfínteres, que deja como secuela una grave alteración del habla y un compromiso parcial de la deglución con riesgo de broncoaspiración.
Además, se considera un trastorno del movimiento voluntario y se presenta como un cuadro de disociación automática-voluntaria, por parálisis volitiva selectiva de los músculos faciales.
El síndrome biopercular casi siempre es causado por lesiones bilaterales que comprometen la corteza y la sustancia blanca del opérculo anterior y raramente ha sido reportado después de una lesión en el hemisferio dominante (1-4).
Se presentan dos casos clínicos: una paciente de 73 años con antecedentes de enfermedad cerebrovascular isquémica recurrente y una niña de ocho años con retardo mental, microcefalia y trastorno en el desarrollo del lenguaje verbal con paquigiria biopercular; ambas pacientes presentaban un cuadro clínico de diplejía facio-faringo-gloso-masticatoria y parálisis volitiva selectiva de músculos faciales. Además, se hace una revisión de la literatura sobre los aspectos neuroanatómicos y clínicos, posibles causas y pronóstico del síndrome.
Casos clínicos
Caso 1. Se trata de una mujer de 73 años, diestra, quien ingresó al Servicio de Neurología del Hospital Universitario San Vicente de Paúl, el 18 de agosto de 2005 con un cuadro clínico caracterizado por mareo, náuseas y vómito, con posterior pérdida de conocimiento de 20 minutos de duración, por lo cual fue llevada a urgencias. Tenía antecedentes de: hipertensión arterial de larga data, en tratamiento con captopril; enfermedad cerebro-vascular isquémica hace siete años en territorio de la arteria cerebral media derecha, sin secuelas funcionales; poliomielitis en la infancia con pie equino varo derecho como secuela; fumadora de medio paquete al día por más de 15 años.
En el examen físico se encontró: frecuencia cardiaca de 90 latidos por minuto, tensión arterial de 180/100 mm Hg y 90 pulsaciones por minuto; además, cataratas bilaterales, babeo, ausencia de soplos carotídeos, auscultación cardio-pulmonar y abdomen normales, y pie equino varo derecho.
En el examen neurológico se observó conciente y alerta, obedecía órdenes sencillas, paresia facial central derecha, reflejo nauseoso disminuido, sin ascenso del velo del paladar ni protrusión de la lengua y anartria; presentaba actos reflejos, como sonreír, parpadear y bostezar, los cuales no se producían al mandato; hemiparesia derecha (fuerza de 3/5 en los miembros superior e inferior derechos) con hiperreflexia del hemicuerpo derecho, imposibilidad para la marcha, signo positivo de la glabela, respuesta plantar flexora bilateral; sensibilidad conservada. No había movimientos anormales y los esfínteres eran normales.
Los resultados de los exámenes al ingreso fueron: glucemia, 91 mg/dl; creatinina, 1 mg/dl; tiempo de protrombina, 10,4 s; tiempo parcial de tromboplastina, 25,5 s; perfil lípidico: colesterol total, 234 mg/dl, triglicéridos, 208 mg/dl, colesterol HDL, 47 mg/dl, LDL 145 mg/dl; sodio, 142 mmol/l; potasio, 4,2 mmol/l; cloro, 104 mmol/l; tirotropina (TSH), 1,62 UI/ml, T4 libre, 1,1 ng/dl; VDRL no reactivo.
La placa de tórax fue normal, y el electrocardio-grama no presentaba cambios significativos. En la tomografía computadorizada (TC) de cráneo simple se observaba un infarto antiguo en el territorio de la arteria cerebral media derecha (figura 1). Se practicó TC de cráneo de control dos días después, y se evidenció un infarto agudo en territorio de la arteria cerebral media izquierda (figura 2).
En el estudio cardiovascular, en la ecocardiografía transtorácica se informó: ateromatosis aórtica, leve insuficiencia tricuspídea, moderada hiper-tensión pulmonar y fracción de eyección normal. En la ecografía Doppler de las arterias carótidas se observaron vasos permeables sin imágenes en su interior que sugierieran trombos.
Por el cuadro clínico y los hallazgos en las imágenes de las tomografías, se hizo el diagnóstico de síndrome biopercular de origen vascular.
La paciente recibió tratamiento con enoxaparina, lovastatina y aspirina. Se inició fluoxetina durante la hospitalización por importante anhedonia y poco contacto con el medio.
La evaluación por fonoaudiología demostró falta de patrón deglutorio funcional para líquidos, sin ascenso laríngeo y con gran riesgo de bronco-aspiración; alteración del movimiento de la lengua, labios y paladar blando para actividad voluntaria y durante la alimentación.
Por las necesidades nutricionales de la paciente fue indispensable realizar gastrostomía endoscópica (sin complicaciones) y por la actitud positiva frente a la alimentación, se entrenó a la familia para darle alimentación oral asistida y fraccionada, sin ser ésta la fuente principal de nutrición. Por las necesidades nutricionales de la paciente fue indispensable realizar gastrostomía endoscópica (sin complicaciones) y por la actitud positiva frente a la alimentación, se entrenó a la familia para darle alimentación oral asistida y fraccionada, sin ser ésta la fuente principal de nutrición.
Durante los veinte días de hospitalización, la paciente presentó mejoría parcial de la hemiparesia derecha, principalmente en el miembro inferior derecho (fuerza de 4/5). Sin embargo, persistía la anartria, la disociación automática-voluntaria, la disfagia para líquidos y la cara inexpresiva. Debido a las dificultades para la comunicación y al estado de ánimo de la paciente, no se realizó evaluación neuropsicológica en ese momento.
Durante los veinte días de hospitalización, la paciente presentó mejoría parcial de la hemiparesia derecha, principalmente en el miembro inferior derecho (fuerza de 4/5). Sin embargo, persistía la anartria, la disociación automática-voluntaria, la disfagia para líquidos y la cara inexpresiva. Debido a las dificultades para la comunicación y al estado de ánimo de la paciente, no se realizó evaluación neuropsicológico en ese momento.
Dos meses después había mejorado su estado depresivo, se tornó más reactiva y expresiva, y persistían la hemiparesia derecha (miembro superior, 3/5, y miembro inferior, 4/5) y las características del síndrome biopercular. Aún se encuentra con la sonda de gastrostomía y, con el apoyo de la familia, se inició la dieta oral en poca cantidad.
Posteriormente, al realizar la evaluación cognoscitiva se encontró una paciente alerta, anártrica y dispuesta a colaborar con la realización de diferentes tareas no verbales. La evaluación se dificultó debido a que la paciente es analfabeta y no se pudo utilizar la lectura como estrategia de expresión.
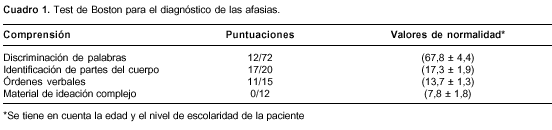
Para conocer el nivel de comprensión del lenguaje oral se le aplicó la subprueba de comprensión del test de Boston para el diagnóstico de las afasias (cuadro 1). Esta prueba tiene valores de normalidad para la población colombiana y tiene baremos para personas con nivel de escolaridad entre 0 y 9 años (5). Los resultados mostraron bajas puntuaciones en la discriminación de las palabras, las órdenes verbales y el material de ideación complejo, a pesar de considerar la edad y el nivel de escolaridad de la paciente. También se observaron apraxias de la construcción y oro-linguo-faciales espontáneas e imitativas. Para conocer el nivel de comprensión del lenguaje oral se le aplicó la subprueba de comprensión del test de Boston para el diagnóstico de las afasias (cuadro 1). Esta prueba tiene valores de normalidad para la población colombiana y tiene baremos para personas con nivel de escolaridad entre 0 y 9 años (5). Los resultados mostraron bajas puntuaciones en la discriminación de las palabras, las órdenes verbales y el material de ideación complejo, a pesar de considerar la edad y el nivel de escolaridad de la paciente. También se observaron apraxias de la construcción y oro-linguo-faciales espontáneas e imitativas.
Esta puntuación puede estar influenciada, además, porque la paciente presenta características del síndrome de la convexidad frontal (apático) por lesiones de la corteza frontal lateral que está en estrecha correlación con estructuras motoras, produciendo alteraciones del movimiento y de la función ejecutiva; además, son frecuentes los trastornos cognitivos, emocionales y de la interacción social, como en este caso.
Este síndrome se caracteriza por apatía, indiferencia, estado pseudodepresivo, retardo psicomotor, perseveración, pérdida de la iniciativa, discrepancia entre la conducta verbal y la motora, déficit en la programación motora, pobre generación de palabras, pobre abstracción y categorización (6,7).
Caso 2. Se trata de una niña de ocho años de edad, indígena, que presenta dificultades en la socialización, con episodios de agresividad y labilidad emocional, trastorno del lenguaje verbal nunca ha dicho ninguna palabra y alteraciones en el proceso de masticación/deglución con babeo constante.
No se conocen los antecedentes prenatales y los perinatales son negativos. Nunca ha presentado convulsiones. Del desarrollo psicomotor, sólo se tiene información de gateo a los ocho meses y marcha a los 13 meses, no corre, moviliza menos la mano derecha y presenta dificultades en la motricidad fina (coger la cuchara, cortar papel y vestirse), expresa sus necesidades con señales, reconoce los objetos comunes por el nombre; hasta el momento no dice monosílabos ni palabras, intenta imitar algunos sonidos de animales.
En el examen neurológico se encontró: alerta, de llanto fácil, obedecía órdenes sencillas, microcefalia (perímetro cefálico de 48 cm, por debajo de dos desviaciones estándares para la edad), seguimiento visual completo, motricidad ocular normal, simetría facial, babeo constante; presentaba dificultad para abrir la boca y protruir la lengua a las órdenes dadas; el reflejo nauseoso estaba disminuido, pobre masticación y deglución con alimentos sólidos; se encontró anártrica; identificaba algunos objetos pero sin nominarlos; movilizaba espontáneamente las cuatro extremidades, pero se evidenciaba mejor movilidad del miembro superior izquierdo; había hipertonicidad en los miembros inferiores, hiperreflexia generalizada, respuesta plantar flexora derecha y extensora izquierda, marcha con tendencia a la espasticidad y postura hiperlordótica por hipotonía axial. No presentaba estereotipias.
La evaluación por fonoaudiología evidenció ausencia de la protrusión de la lengua y los labios; durante la actividad alimentaria presentó derrame del líquido de la cavidad oral; tenía un patrón de masticación incorrecto pero, al parecer, era funcional; existía dificultad en la segunda y tercera fase de la deglución; el tono vocal estaba presente en el llanto y la risa. Se le enseñó al acudiente de la paciente a realizar ejercicios pasivos, con el fin de mejorar la fuerza y la movilidad de la orofaringe. En los controles pos-teriores, se dieron instrucciones para el estímulo en la adquisición de sonidos vocales y, finalmente, de todos los componentes del lenguaje verbal.
En los exámenes paraclínicos se encontró: potenciales evocados auditivos normales; TORCH: IgG positivo para citomegalovirus y rubéola, y el resto negativo; VIH negativo y VDRL no reactivo. En la TC simple de cráneo se observó engrosa-miento cortical perisilviano bilateral, compatible con paquigiria biopercular (figura 3).
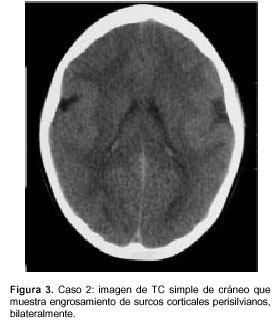
En conclusión, es una paciente con retardo mental moderado y microcefalia. Además, presenta trastorno grave en el desarrollo del lenguaje verbal, dificultades en la masticación y la deglución, babeo permanente y cara poco expresiva, compatible con una diplejía facio-faringo-gloso-masticatoria disociada, ya que en forma refleja puede lograr funciones como tragar, masticar y sonreír. Por lo tanto, el cuadro clínico y las imágenes sugieren un síndrome biopercular por paquigiria.
Discusión
Las lesiones perisilvianas que explican el síndrome biopercular son las situadas en la corteza motora primaria y en las zonas anteriores del opérculo cerebral, formado por la corteza fronto-parieto-temporal y la sustancia blanca subyacente (2,3).
El opérculo cerebral comprende una pequeña región que cubre la ínsula. Según Penfield y Rassmusen, se distinguen tres partes (8): el opérculo frontal, extremidad caudal de la circunvolución frontal inferior (áreas 44 y 45); el opérculo parietal, base de la circunvolución precentral y poscentral que abarca parte del área suplementaria sensitiva y motora, y el opérculo temporal, parte rostral de la circunvolución temporal superior (área 22) que mantiene conexiones con el opérculo frontal y parietal, la ínsula y el área 46.
En el síndrome biopercular se interrumpen, en forma bilateral, las conexiones entre las áreas de la corteza motora y los núcleos de los pares craneales V, VII, IX, X y XII del tallo cerebral, lo que origina la diplejía oro-facial sin denervación (3,4,8).
Existen dos controles centrales de los músculos faciales y orales, que son el emocional y el voluntario; este último requiere una corteza primaria motora intacta como la vía descendente piramidal y el control emocional involucra estructuras profundas del sistema extrapiramidal, tálamo e hipotálamo. Por lo tanto, la base patológica de la disociación automática-voluntaria, radica en que los impulsos para los movimientos emocionales se transmiten al núcleo facial a través del sistema extrapiramidal y diencefálico, y las proyecciones córtico-bulbares conducen los impulsos para la motilidad facial voluntaria (3,4,8,9). Los reflejos corneal, nauseoso y tusígeno están preservados porque los arcos reflejos aferentes y eferentes se conservan (3).
Desde el punto de vista clínico, las lesiones bioperculares producen una diplejía facio-faringo-gloso-masticatoria, caracterizada por anartria, disfagia, dificultad para tragar la saliva y cara inexpresiva. Según la extensión de la lesión, los pacientes pueden tener debilidad distal en los miembros superiores (circunvolución precentral), parestesias queiro-orales (circunvolución postcentral) y afasia expresiva o de Broca (corteza frontal inferior y posterior); las lesiones operculares posteriores bilaterales involucran las porciones mediales del primer giro temporal lo que resulta en una sordera pura (1-3). Los pacientes pierden el control voluntario de los músculos faciales, faríngeos, linguales, masticatorios y, algunas veces, de los músculos oculares. Las funciones automáticas y reflejas de estos músculos están preservadas; pueden parpadear, bostezar, llorar y reír espontáneamente, pero son incapaces de abrir la boca o los ojos y protruir la lengua ante una orden formal (disociación automática-voluntaria) (1-4,8).
Además, en los casos congénitos, asociados al cuadro clínico de déficit motor se observan alteraciones en la conducta, retraso mental y epilepsia focal, con tendencia a la recurrencia y curso fluctuante (9-11).
Algunas de estas características están presentes en el caso 2. Se ha reportado síndrome biopercular con distonías focales (posturas distónicas en manos), relacionadas con lesiones del lóbulo parietal contralateral, que se cree que ocurren por alteración de la sensibilidad profunda discriminadora (12,13).
Referente a la etiología, la mayoría de los casos de síndrome biopercular se deben a enfermedad cerebrovascular isquémica de tipo embólico o trombótico, como en el caso 1. Otras causas descritas son: vasculitis, encefalitis herpética, tumores cerebrales, displasias corticales bilaterales perisilvianas, epilepsia rolándica benigna y el estado opercular como variante atípica, y encefalopatía hipóxico-isquémica secundaria a paro cardiorrespiratorio (cuadro 2).

La diplejía facio-faringo-gloso-masticatoria del síndrome biopercular se diferencia de otras parálisis pseudobulbares (estriada-pontina) por el inicio agudo, una prominente disociación automática-voluntaria, disminución del reflejo nauseoso y ausencia de compromiso mental, de incontinencia de esfínteres y de labilidad emocional (3,4,30). Igualmente, la parálisis bulbar, el síndrome de Guillain-Barré y la miastenia gravis, se diferencian del síndrome biopercular por la presencia de movimientos oculares anormales, signos de motoneurona inferior y ausencia de disociación automática-voluntaria (3,8). La afasia de Broca, generalmente, se asocia con apraxia oro-lingual y estos pacientes presentan dificultad para la ejecución práxica compleja, como silbar, besar y soplar, a diferencia del síndrome biopercular, en el cual la dificultad está en tareas práxicas imitativas, como abrir la boca, cerrar los ojos y protruir la lengua (2,3,8).
El pronóstico de recuperación del lenguaje verbal es pobre y requiere que los pacientes desarrollen otra forma de comunicación. Además, existe gran riesgo de bronco-aspiración con la alimentación, aunque muchos pacientes pueden recuperar la habilidad para la deglución con cambios en la textura de la dieta, siendo ésta asistida (3,8,31). Los pacientes con síndrome biopercular pueden recobrar adecuadamente el patrón de la deglución y, rara vez, el lenguaje verbal; esto se debe a que el lenguaje está bajo el control cortical y la deglución no (8,9).
En conclusión, las dos pacientes presentan parálisis volitiva selectiva de músculos oro-faciales y compromiso motor que se describen en casos de síndrome biopercular (31). La evaluación neuropsicológica evidenció compromiso cognitivo, emocional y de la interacción social, como parte de un síndrome de la convexidad frontal en el primer caso y de retardo mental en el segundo caso. El concepto de fonoaudiología demostró cómo las dos pacientes tienen dificultades en el proceso de masticación y deglución, y dificultades graves en el lenguaje verbal. El pronóstico es malo en cuanto al lenguaje verbal; sin embargo, muchos pacientes pueden recuperar la deglución y tener una masticación funcional (31).
Conflicto de intereses
Durante la realización de este artículo, ninguno de los autores tuvo vinculación con alguna actividad que pudiera generar conflictos de interés.
Financiación
No se recibieron recursos de ninguna entidad nacional o internacional.
Correspondencia:
Carlos Santiago Uribe, Carrera 32 Nº 9Sur-413, apartamento 1002, Edificio Corales, Medellín, Colombia. Fax: (57-4) 312 6253 curibe35@yahoo.comReferencias
1. Foix C, Chavany JA, Marie J. Diplégie facio-linguo-masticatrice dorigine cortico-sous-corticale sans paralysie des membres. Rev Neurol (Paris). 1926;33: 214-9. [ Links ]
2. De Smet Y. The anterior operculum syndrome. J Neurol. 1994;241:570-1. [ Links ]
3. Mao CC, Coull BM, Golper LA, Rau MT. Anterior operculum syndrome. Neurology. 1989;39:1169-72. [ Links ]
4. Bakar M, Kirshner HS, Niaz F. The opercular-subopercular syndrome: four cases with review of the literature. Behav Neurol. 1998;11:97-103. [ Links ]
5. Pineda DA, Mejía SE, Rosselli M, Ardila A, Romero MG, Pérez C. Variabilidad en la prueba de Boston para el diagnóstico de las afasias en adultos laboralmente activos. Rev Neurol. 1998;26:962-70. [ Links ]
6. Godefroy O. Frontal syndrome and disorders of executive functions. J Neurol. 2003;250:1-6. [ Links ]
7. Trimble MR. Behavior and personality disturbances. En: Bradley WG, Bradley WG, Daroff RB, Fenichel GM, editors. Neurology in Clinical Practice. Boston: Butterworth-Heinemann; 1991. p. 81-100. [ Links ]
8. Bruyn GW, Gathier JC. The operculum syndrome. Handbook of Clinical Neurology. En: Vinken PJ, Bruyn GW, editors. Localization in clinical neurology. Vol. 2. Amsterdam: North Holland Publishing; 1969. p. 776-87. [ Links ]
9. Christen HJ, Hanefald F, Kruse E, Imhauser S, Ernst JP, Finkenstaedt M. Foix-Chavany-Marie (anterior operculum) syndrome in childhood: a reappraisal of Worster-Drought syndrome. Dev Med Child Neurol. 2000;42:122-32. [ Links ]
10. Kuzniecky R, Andermann F, Guerrini R. Congenital bilateral perisylvian syndrome: study of 31 patients. The CBPS Multicenter Collaborative Study. Lancet. 1993;341:608-12. [ Links ]
11. Gropman AL, Barkovich AJ, Vezina LG, Conry JA, Dubovsky EC, Packer RJ. Pediatric congenital bilateral perisylvian syndrome: clinical and MRI feature in 12 patients. Neuropediatrics. 1997;28:198-203. [ Links ]
12. Puertas I, García-Soldevilla M, Jiménez FJ, Cabrera F, Jabbour T, García E. Mano distónica bilateral secundaria a síndrome biopercular o síndrome de Foix-Chavany-Marie. Rev Neurol. 2002;35:430-3. [ Links ]
13. Bara-Jiménez W, Shelton P, Sanger TD, Hallett M. Sensory discrimination capabilities in patients with focal hand dystonia. Ann Neurol. 2000;47:377-80. [ Links ]
14. Santos S, Casadevall T, Ríos C, López-García E, Tejero C, Garcés-Redondo M, et al. Síndrome opercular de etiología vascular. Rev Neurol. 2002;34:1129-32. [ Links ]
15. Wolf RW, Schultze D, Fretz C, Weissert M, Waibel P. Atypical herpes simplex encephalitis presenting as operculum syndrome. Pediatr Radiol. 1999;29:191-3. [ Links ]
16. Van der Poel JC, Haenggeli CA, Overweg-Plansoen. Operculum syndrome: unusual feature of herpes simplex encephalitis. Pediatr Neurol. 1995;12:246-9. [ Links ]
17. Moodley M, Bamber S. The Operculum syndrome: an unusual complication of tuberculosis meningitis. Dev Med Child Neurol. 1990;32:919-22. [ Links ]
18. Laurent-Vannier A, Fadda G, Laigle P, Dusser A, Leroy-Malherbe V. Syndrome de Foix-Chavany-Marie dorigine traumatique. Rev Neurol (Paris). 1999; 155:387-90. [ Links ]
19. Biller J, Asconape J, Challa VR, Toole JF, McLean WT. A case for cerebral thromboangiitis obliterans. Stroke. 1981;12:686-9. [ Links ]
20. Alajouanine TH, Boudin G, Pertuiset B, Pépin B. Le syndrome unilatéral de lopercule rolandique avec atteinte contralatérale du territoire des V, VII, IX, X, XI et XII nerfs craniens. Rev Neurol (Paris). 1959;101:168-71. [ Links ]
21. Pascual-Castroviejo I, Pascual-Pascual SI. Síndrome opercular tras cirugía cerebral bilateral: presentación de un caso. Rev Neurol. 2004;39:624-7. [ Links ]
22. Broussolle E, Bakchine S, Tommasi M, Laurent B, Bazin B, Cinotti L, et al. Slowly progressive anarthria with late anterior opercular syndrome: a variant form of frontal cortical atrophy syndromes. J Neurol Sci. 1996;144:44-58. [ Links ]
23. Shevell MI, Carmant L, Meagher-Villemure K. Developmental bilateral perisylvian dysplasia. Pediatr Neurol. 1992;8:299-302.
[ Links ]24. Márquez-Belandria G, Rondón-Hernández F, Pascual-Castroviejo I. Síndrome opercular bilateral congénito: presentación de tres casos. Rev Neurol. 2003;36:938-40. [ Links ]
25. Gropman AL, Barkovich AJ, Vezina LG, Conry JA, Dubovsky EC, Packer RJ. Pediatric congenital bilateral perisylvian syndrome: clinical and MRI feature in 12 patients. Neuropediatrics. 1997;28:198-203. [ Links ]
26. Yamamoto T, Koeda T, Maegaki Y, Tanaka C, Takeshita K. Bilateral opercular syndrome caused by perinatal difficulties. Europ J Paediatr Neurol. 1997;1: 73-7. [ Links ]
27. Prats JM, Garaizar C, García-Nieto ML, Madoz P. El síndrome opercular epiléptico: una forma peculiar de epilepsia parcial benigna de la infancia con paroxismos rolándicos. Rev Neurol. 1999;29:375-80. [ Links ]
28. Colamaria V, Sgro V, Caraballo R, Simeone M, Zullini E, Fontana E, et al. Status epilepticus in benign rolandic epilepsy manifesting as anterior operculum syndrome. Epilepsia. 1991;32:329-34. [ Links ]
29. Pascual-Castroviejo I, Pascual-Pascual SI, Peña W, Talavera M. Status epilepticus-induced brain damage and opercular syndrome in childhood. Dev Med Child Neurol. 1999;41:420-3. [ Links ]
30. Besson G, Bogousslavsky J, Maeder P. Acute pseudobulbar or suprabulbar palsy. Arch Neurol. 1991;48:501-7. [ Links ]
31. Pineda D, Ardila A. Lasting mutism associated with buccofacial apraxia. Aphasiol. 1992;6:285-92. [ Links ]